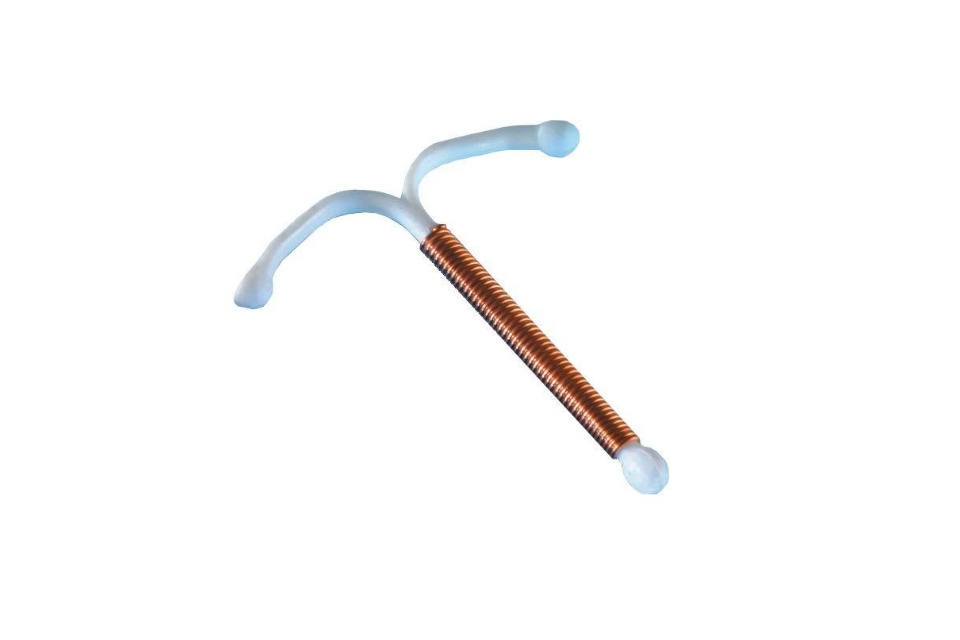
Uno de los métodos anticonceptivos reversibles de larga duración más conocidos es el Dispositivo Intrauterino o DIU de Cobre. Aunque en España su uso no está tan extendido como en otros países, la Organización Mundial de la Salud (OMS) calcula que en todo el mundo hay unos 160 millones de mujeres que utilizan este sistema. ¿Qué sabemos sobre este dispositivo y sus aplicaciones? En este artículo vamos a dar respuesta a 6 preguntas clave relacionadas con los DIU de cobre:
1. ¿Cuál es el mejor tipo de DIU de cobre?
Un DIU es un perqueño objeto de plástico que tiene forma de T. Tiene dos brazos flexibles y se acomoda fácilmente en el útero para impedir temporalmente el embarazo. Los DIU de cobre han ido evolucionando mucho a lo largo del tiempo y actualmente hay una amplia variedad de modelos disponibles.
Los más recomendables, tal y como indica la propia SEGO, son los DIUs de tercera generación o liberadores de cobre de alta carga (>300 mm). Además de los de cobre, existen otro tipo de DIU, los hormonales, que liberan progestina para lograr el mismo efecto.
2. ¿El DIU es un método seguro? ¿Cómo funciona exactamente?
El DIU es un método muy eficaz, pues una de sus ventajas es que no requiere de la participación de quien lo utiliza, sino que una vez instalado actúa por si solo. Esto favorece su adecuado cumplimiento y hace que la tasa de continuidad sea elevada.
Los DIUs con una mayor concentración de cobre (unos 380 mm) son los que tienen una mayor eficiencia. En estos casos las tasas de embarazos escilan entre 0,1 y 1,0%.
Hay diversos mecanismos de acción para los DIU de cobre. De este modo, mientras que algunos actúan destruyecto los espermatozoides otros lo hacen impidiendo su paso al espesar el moco del canal del cuello del útero.
3. ¿Se debe tomar alguna medida especial antes de la inserción del DIU?
Lo más importante es asegurarse de que no existe ninguna posibilidad de embarazo antes de la inserción. El especialista también deberá evaluar si hay signos de infección durante la exploración previa que se realiza.
Además, tu ginecólogo de confianza te informará de todos los detalles sobre este método anticonceptivo y la duración de este efecto. Asesorará también sobre posibles cambios en el patrón menstrual, como un periodo más prolongado o abundante, sangrado irregular o dolor. Estos efectos suelen ser transitorios y tienen a desaparecer después de 3 a 6 meses de uso.
4. ¿Cómo se coloca y se extrae un DIU?
Siempre que se tenga la seguridad de no estar embarazada, puede colocarse un DIU en cualquier momento del ciclo menstrual. El proceso es sencillo, suele durar unos 15 minutos y puede hacerse dentro del consultorio con un aplicador especial.
Tras su inserción por parte de un profesional, este método comenzará a actuar al poco tiempo. Debes seguir las recomendaciones que te dé un doctor para evitar cualquier tipo de complicaciones.
Cuando quieras retirarlo o cambiarlo podrás hacerlo sin problemas tras visitar nuevamente al especialista. Un DIU de cobre puede permanecer en nuestro cuerpo durante unos diez años.
5. ¿Qué problemas pueden aparecer durante la inserción?
En algunos casos durante la inserción del DIU pueden aparecer algunos efectos como mareos, necesidad de dilatación cervical, dolor o imposibilidad de inserción. La tasa de perforación uterina es muy baja.
Tras la primera mestruación o después de 3 a 6 semanas es habitual realizar una visita de control con el ginecólogo. También es recomendable hacerse una ecografía para verificar que está ubicado en el lugar correcto.
6. ¿Qué efectos adversos puede provocar?
Como principal inconveniente del DIU de cobre está el cambio en el parón de sangrado y dolor menstrual que puede producir. Ello suele ser más habitual en los primeros meses y normalmente mejora con el tiempo.
Aunque no es nada frecuente, existe la posibilidad de que el método falle. Esto es más probable dentro del primer año de utilización.
No se recomienda el uso del DIU en mujeres con un historial médico con infecciones pélvicas o en los órganos femeninos. Tampoco se debe utilizar en caso de padecer enfermedades sexuales o de ser alérgicas al cobre.
Pese a estas excepciones, el DIU de cobre suele ser una buena opción para mujeres de cualquier edad que no deseen quedarse embarazadas al tener más de un 98% de efectividad y ser un método discreto y de sin efecto sobre el riesgo de cáncer.